人體寄生蟲學/總論
引言
[編輯]醫學寄生蟲學(Medical Parasitology):又稱人體寄生蟲學(Human Parasitology),是研究與人體健康有關的寄生蟲的形態結構、生長發育、繁殖規律,闡明寄生蟲與人體和外界環境因素相互關係的一門科學,也是預防醫學和臨床醫學的基礎課程。
學習目的
[編輯]- 認識寄生蟲的危害性;
- 防治寄生蟲病,以及與疾病有關的醫學節肢動物,保障人類健康;
因為執業醫師考試要考。
常見寄生蟲病
[編輯]WHO/TDO 重點防治的 12 大熱帶病中的 6 類寄生蟲病
[編輯]瘧疾(malaria)
[編輯]全球有33億人口居住在流行區,每年約有2.5億瘧疾病例,100萬的死亡病例。瘧疾在中國流行的歷史是非常悠久的。在中國的古書上,把瘧疾稱為「瘴氣」。 中國在建國初期感染瘧疾的人數約3000萬。我們現在看到的這張照片,是解放戰爭的時候,從北方進入南方的戰士,對瘧疾沒有抵抗力,進入雲南後嚴重感染瘧疾。在戰爭時期,瘧疾是一種非戰鬥減員的重要因素。在當時的背景下,中國啟動抗瘧藥物的研究,以屠呦呦教授為代表的老一輩科學家,從黃花蒿中成功提取出了青蒿素,為全球瘧疾的防治做出了偉大、卓越的貢獻,屠教授也獲得了2015年的諾貝爾生理學或醫學獎。目前中國已經走上消除瘧疾之路,2015年已經達到基本消除的標準,預期2020年達到完全消除的標準。
血吸蟲病(shistosomiasis)
[編輯]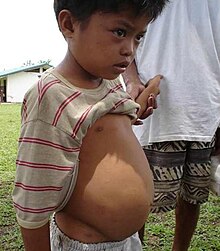
寄生人體的血吸蟲有6種,分佈在亞洲、非洲和南美洲、拉丁美洲,全球約有病人1.5億,每年死亡病例50-100萬。在中國只有日本血吸蟲病的流行,分佈在安徽、江蘇、江西、四川、湖南、湖北、雲南、重慶等8個省市。中國在建國初期的血吸蟲病人約1160萬,現有血吸蟲病人80萬,每一年新發的急性病例數是1000-2000例。
利什曼病(leishmaniasis)
[編輯]這種疾病是由利氏曼原蟲引起,寄生在人體細胞內的叫做無鞭毛體,在白蛉體內的稱前鞭毛體。每年新增病例皮膚利什曼病70-120萬,內臟利什曼病20-40萬。東方癤是皮膚利什曼病的一種,黑熱病又稱內臟利什曼病,東方癤和黑熱病在中國都有流行,尤其是中國的北方。銻劑治療可以達到防控的目的。值得一提的是,該病感染治癒後能夠獲得終身免疫,在寄生蟲免疫中非常罕見。
絲蟲病(filariasis)
[編輯]包括淋巴絲蟲病和旋盤尾絲蟲病。
淋巴絲蟲病(lymphaticfilariasis)
[編輯]絲蟲寄生在淋巴系統內,蚊傳播;全球約有10億人生活在流行區,分佈於73個國家,1.2億感染者。
大陸流行的是淋巴絲蟲,包括馬來絲蟲和班氏絲蟲,解放初期感染人數約3000萬。在1958年,大陸已經達到消除絲蟲病的標準,這也是中國(大陸)寄生蟲病防控最偉大的成就之一。防控的方法是在食鹽中添加治療藥物-海群生(乙胺嗪,Diethylcarbamazine)。防控人群每天在攝入食鹽的時候攝取了該藥物,可殺死被蚊蟲叮咬之後進入到人體血液中的微絲蚴,從而阻斷寄生蟲在人體的發育,達到很好的防控效果。世界衛生組織已把大陸的經驗向其他的國家推廣。
旋盤尾絲蟲病(onchocerciasis)
[編輯]絲蟲寄生於眼,蚋傳播,引起「河盲症」,全球約有1.2億人口生活在流行區,分佈於37個國家,3700萬感染者,其中99%在非洲。
錐蟲病(trypanosomaiasis)
[編輯]包括非洲錐蟲病和美洲錐蟲病。非洲錐蟲病(Africantrypanosomiasis,sleepingillness),由舌蠅(采采蠅)傳播,每年新發病例1萬,症狀是昏睡。美洲錐蟲病(chagas),由錐蝽(臭蟲)傳播,症狀是全身淋巴結腫大及心臟擴大。全球約有250萬人感染錐蟲病,每年死亡人數約6萬。
蠕蟲病(helminth infection)
[編輯]蠕蟲包括線蟲、絛蟲、吸蟲。蠕蟲病的感染度非常高,尤其在發展中國家,如全球感染鈎蟲、蛔蟲及鞭蟲的人數分別為13億、13億和9億。大陸地區,雖然在近幾年有所削減,感染模式有所改變,但是感染人數仍居高不下。
我國的五大寄生蟲病
[編輯]瘧疾、血吸蟲病、絲蟲病、黑熱病、呵呵
寄生蟲的生物學
[編輯]寄生蟲與宿主的相互關係
[編輯]在談到寄生現象之前,我們首先需要了解生物彼此之間的關係。一種生物在其生命中的某個階段或終生與另一種生物之間存在共同生活的關係,就稱為共生(symbiosis)。根據營共生生活的兩種生物之間的相互依賴程度和利害關係,可分為互利共生、片利共生和寄生三種。
互利共生(mutualism)
[編輯]兩種生物生活在一起,在營養上互相依賴,長期共生,雙方有利。比如小丑魚與海葵的關係:小丑魚受到其他魚捕食威脅時,就躲入海葵的觸手中,藉助海葵能分泌毒液的觸手保護自己;同時海葵也靠小丑魚鮮艷的顏色引誘海中的生物前來而獲得食物,小丑魚在海葵中生活也可以幫助海葵驅趕敵害和除去壞死組織、寄生蟲以及泥土等雜物。另一例子,白蟻和纖毛蟲的關係: 白蟻腸道內的纖毛蟲可幫助白蟻消化植物的纖維素,而對纖毛蟲來說,白蟻的腸道為纖毛蟲提供了棲息的場所和營養的來源。
共棲(片利共生,commensalism)
[編輯]兩種生物生活在一起,一方受益,另一方既不受益也不受害。比如結腸內阿米巴,寄生在人體的結腸內,阿米巴可從人體內獲得營養,獲得棲息的場所,但人體既不受益也不受危害。如海洋內的魚用吸盤吸附在大型魚體身上實現遷移,魚與大魚的關係;結腸內阿米巴寄生於人腸道內但不致病,結腸內阿米巴與人的關係,均屬於片利共生。
寄生(parasitism)
[編輯]兩種生物生活在一起,其中一方受益,另一方受害。受害一方給受益一方提供營養物質和寄生場所。受害一方是宿主,受益一方是寄生物。營寄生生活的多細胞的無脊椎動物和單細胞的原生生物稱為寄生蟲。故寄生蟲既可以是單細胞動物也可以是多細胞的無脊椎動物。
寄生蟲與宿主的類型
[編輯]寄生蟲的類型
[編輯]根據分類的不同目的,不同類別之間存在交叉現象。
以生物種類分類
[編輯]寄生蟲(病)學所說的寄生蟲,是不包括病毒、細菌、真菌,僅包括屬於動物界包括原生動物的各種營寄生的無脊椎物種,共包括7個門。
- 原生生物:此類寄生生物也很廣泛,比如瘧原蟲、賈乾弟鞭毛蟲(Giardia lamblia )。
- 無脊椎動物:此類寄生蟲從數量和種類上都是最多的,甚至許多門的無脊椎動物是專性營寄生的。常見的如營內寄生的扁形動物豬肉絛蟲、中華肝吸蟲,和營外寄生節肢動物的陰虱、頭虱、庫蚊(Culex)。
- 脊椎動物:此類寄生生物很罕見。盲鰻是脊椎動物中唯一的內寄生動物。
以寄生環境分類
[編輯]- 體外寄生生物(ectoparasite),一切寄生在寄主體外,或是暫時侵犯表皮組織的寄生生物,主要為蚊、虱、蜱、蟎等節肢動物,通常在吸血時才接觸宿主,飽食後立即離開。
- 體內寄生生物(endoparasite),一切寄生在寄主體內(組織、器官、細胞內或體液中)的寄生生物。例如寄生於人體肝細胞和紅細胞內的瘧原蟲、腸道內的似蚓蛔線蟲、組織內的豬囊尾蚴等。
以寄生方式分類
[編輯]- 兼性寄生(facultative parasite),可以自由生活,但如有機會侵入宿主體內也可以寄生生活。本質上這些是自由生活的動物,如阿米巴、糞類圓線蟲。
- 專性寄生(obligatory parasite),生活史中有一個階段或整個生活史期過寄生生活的。人體常見寄生蟲基本屬於此類,如蛔蟲、鈎蟲等。
- 機會致病寄生蟲(opportunistic parasite),在宿主免疫功能正常時在宿主體內處於隱形感染狀態;當宿主免疫功能受累時,出現異常繁殖、致病能力增強的寄生蟲。如剛地弓形蟲、卡氏肺孢子蟲、微小隱孢子蟲。常見於愛滋病病患的繼發感染。
以時間長短分類
[編輯]- 長期寄生蟲(permanent parasite),成蟲必須過寄生生活者,如蛔蟲。
- 暫時性寄生蟲(temporary parasite),只在取食時侵襲宿主,取食後即離去。如蚊子、跳蚤。
- 偶然寄生蟲(accidental parasite),因偶然機會侵入非正常宿主體內寄生的寄生蟲。如人體外傷後未得到及時救治,傷者又不能自理,傷口中有蠅蛆寄生。
宿主的類型
[編輯]不同類型的寄生蟲完成其生活史所需的宿主的數目不盡相同。根據寄生蟲不同發育階段所寄生的宿主,可分為以下類型:
| 分類 | 定義 | 舉例 |
|---|---|---|
| 終宿主(definitive host) | 寄生蟲成蟲或有性生殖階段寄生的宿主。 |
|
| 中間宿主(intermediate host) | 寄生蟲幼蟲或無性生殖階段寄生的宿主。
若有一個以上中間宿主,則按發育的先後順序分別命名為第一中間宿主和第二中間宿主。 |
|
| 保蟲宿主(儲蓄宿主,reservoir host) | 一些寄生蟲既可以寄生於人也可以寄生於某些脊椎動物,後者在一定條件下可將其體內的寄生蟲傳播給人。在流行病學上將這些脊椎動物稱為儲蓄宿主或保蟲宿主。在儲蓄宿主體內,寄生蟲可以正常發育,可以作為正常的宿主。 |
|
| 轉續宿主(paratenic host) | 某些寄生蟲的幼蟲侵入非適宜宿主後不能發育為成蟲,但能存活並長期維持幼蟲狀態。只有當其有機會侵入適宜宿主體內時,才能發育為成蟲,完成其生活史過程。此類非適宜宿主被稱為轉續宿主。 |
|
對於一些動物來說,既可以是某種寄生蟲的轉續宿主,也可以是其儲蓄宿主,這是由外界的條件和寄生蟲感染的階段所決定的。比如曼氏迭宮絛蟲,人既可以作為它的轉續宿主,也可以作為它的中間宿主。作為中間宿主時,是因為誤食了幼蟲,幼蟲在人體內發育,但不會發育至成蟲,人體可以作為其中間宿主。作為轉續宿主時,是因為生敷了蛙肉,蛙肉內的裂頭蚴轉移到人體傷口內寄生,但不能正常發育,人是其轉續宿主。
寄生蟲生活史
[編輯]寄生蟲完成一代的生長、發育和繁殖的整個過程,被稱為生活史(life cycle)。
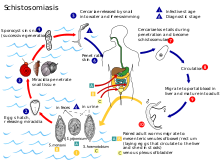
例如,對於血吸蟲的生活史來說,血吸蟲的尾蚴通過皮膚侵入,進入到皮下後侵入毛細血管而進入血液循環,隨着血液循環最終寄居在腸繫膜靜脈內,發育為成蟲。人是其終末宿主,在腸繫膜靜脈內產生的蟲卵緊貼在腸壁上,引起的IV型變態反應。導致腸壁組織的變性壞死,腹內壓升高及胃腸道蠕動時,壞死組織剝落掉入腸腔,隨着糞便排到外界。糞便中的蟲卵入水孵化出毛蚴,毛蚴感染釘螺,在釘螺體內進行無性增殖。在釘螺體內增殖的階段是其幼蟲階段,釘螺是其中間宿主,除了人以外,它還可以寄生在其他的脊椎動物體內,如水牛 野鼠 豬等動物體內,這些脊椎動物是血吸蟲的儲蓄宿主。
有些寄生蟲侵入到非適宜宿主體內,不能繼續發育 但可長期的處於幼蟲狀態,當有機會進入正常宿主體內時,便可發育為成蟲,這些宿主就是轉續宿主。廣州管圓線蟲的中間宿主為福壽螺,轉續宿主為蟹類、蝦、魚等。生活史是學習寄生蟲非常關鍵的要點,就像一條鎖鏈一樣,可以把寄生蟲生活史的各階段,以及防控、治療、致病性串聯起來。
寄生蟲和宿主的相互關係
[編輯]寄生蟲對人體的危害
[編輯]奪取營養
[編輯]寄生蟲從人體獲得生存所必需的物質, 蛔蟲寄生在人體內以人小腸內的食糜為營養, 所以蛔蟲的消化系統呈直管狀,高度退化。
機械損傷
[編輯]包括寄生蟲在人體內的機械運動,以及在人體內遷移過程中,對其經過的臟器所造成的損害。蛔蟲侵入到人體以後經口感染,在小腸內孵化出幼蟲,幼蟲在腸絨膜內侵入毛細血管,開始全身的遷移,然後到達肺,在肺部寄生時會引起肺炎。會有哮喘、咳嗽、發熱等症狀,另一種機械損傷是佔位性損傷。比如囊蟲或者包蟲,寄生在人體的組織臟器內,有些蟲體的體積很大,會對人體的臟器造成擠壓,造成嚴重的危害,尤其是在大腦皮層寄生時,壓迫神經中樞引起癲癇、昏迷等症狀。
毒素作用
[編輯]寄生蟲在宿主體內或體表寄生時,其分泌物、排泄物和死亡蟲體的分解產物對宿主均有毒性作用,可造成宿主的損傷。
例如,蛔蟲在人體內寄生,它的代謝產物作為異源物質會引起變態反應,會引起人的焦慮或者咀嚼肌不規律的收縮,從而導致磨牙。
免疫病理損傷
[編輯]寄生蟲侵入人體後,寄生蟲體內和體表多種成分、代謝產物、死亡蟲體的分解產物、線蟲的脫皮液、絛蟲的囊液等都具有抗原性,可誘導宿主產生超敏反應,造成局部或全身免疫病理損害。這種損傷往往是最嚴重的一種損傷。
例如,血吸蟲病引起的大肚子病,它的蟲卵寄生在肝臟里,引起IV型變態反應,會導致肝細胞的嚴重纖維化,引起肝硬化肝腹水。
宿主對寄生蟲的應答(免疫)
[編輯]先天性免疫不足以抵抗寄生蟲入侵,感染之後建立起來的,獲得性免疫發揮較大的作用。這種免疫包括了消除性免疫和非消除性免疫。利氏曼原蟲感染治癒之後,建立起一種完全抵抗再感染的免疫,此為消除性免疫。
而寄生蟲感染大多數情況下均為非消除性免疫。這種免疫建立起來之後,只有局部的保護作用,但這種保護作用不足以消除已經感染的寄生蟲,甚至不能阻斷再次入侵的寄生蟲。伴隨免疫是感染血吸蟲之後的一種免疫力。帶蟲免疫是感染瘧原蟲之後的免疫。非消除性免疫有兩個特點:不完全免疫,伴隨着寄生蟲存在。
寄生蟲的免疫逃避
[編輯]前面提到,宿主對寄生蟲可能是非消除免疫。為什麼寄生蟲在人體內會有如此強大的生存能力呢?是因為它們已經演化出了一套的完整的免疫逃避機制。
組織學隔離
[編輯]比如肺吸蟲寄生在肺部時,是以蟲囊的形式寄生,在蟲體周圍分泌出一層囊壁以保護寄生蟲,使寄生蟲免受宿主免疫攻擊。這是對寄生蟲有利的方面,同時不使抗原隨意擴散對宿主有利,以阻斷更嚴重的變態反應的發生。
抗原變異
[編輯]宿主的保護性免疫反應主要針對寄生蟲蟲體表面,而蟲體表面抗原變化(比如表膜脫落)時,原有的特異性免疫失效。比如蛔蟲、鈎蟲在人體內寄生的過程中,要經過2次蛻皮才能發育為成蟲,蛻皮之後就以全新的面貌,逃過宿主的免疫監控。又比如,血吸蟲在人體內寄生,侵入時是非常弱小的尾蚴,尾蚴的尾部脫落,進入皮下以後稱為童蟲。童蟲從皮膚開始,一直到遷移到門脈系統,到腸繫膜內寄生。這個過程大概需要半個月的時間,這半個月的時間它從非常小的一條童蟲,長為一條肉眼可見的1cm大小的成蟲。從個體上來看它不斷地在長大,它的表皮上的抗原可發生一些變異,所以可以逃過宿主的免疫監控。
分子模擬和分子偽裝
[編輯]寄生蟲的表面可以表達一些與宿主蛋白相似的抗原,宿主誤以為是自己的抗原,此為分子模擬。寄生蟲的表面可以吸附一些宿主本身的蛋白,宿主也不再認為其是異源入侵物,此為分子偽裝。
免疫抑制
[編輯]寄生蟲在人體寄生時,會抑制人體的一些天然免疫下調宿主的免疫力,比如弓形蟲寄生在人體的有核細胞內,可以和宿主細胞達到一種平衡的狀態。和平共處,實現在細胞內的分裂增殖,但細胞也不會死亡,但當蟲體複製到一定程度,會引起細胞的崩解而實現擴散傳播。利用感染寄生蟲,治療自身免疫性疾病的案例也被廣泛報道。比如有人用感染鞭蟲,來治療嚴重哮喘和系統性紅斑狼瘡。
寄生蟲感染的特點
[編輯]寄生蟲侵入人體並能生活或長或短一段時間,若不引起明顯的臨床表現,這種現象稱寄生蟲感染(parasite infection),有明顯臨床表現的寄生蟲感染則稱寄生蟲病(parasitosis)。
寄生蟲感染的特徵
[編輯]- 帶蟲者(carrier):人體感染寄生蟲後無明顯的臨床症狀和體徵,但可傳播病原體者。
- 慢性感染(chronic infection):人體感染寄生蟲後沒有明顯的臨床表現和體徵,或在臨床上出現一些症狀後,未經治療或治療不徹底而逐漸轉為慢性持續感染階段。如血吸蟲感染。
- 隱性感染(inapparent infection):是人體感染寄生蟲後,既沒有臨床表現,又不易用常規方法檢獲病原體的一種寄生現象。例如弓形蟲、隱孢子蟲等感染。
- 多寄生現象(polyparasitism):人體同時感染兩種或兩種以上的寄生蟲時,稱為多寄生現象。不同蟲種生活在同一宿主體內可能會相互促進或相互制約,增加或減少它們的致病作用,從而影響臨床表現。例如蛔蟲與鈎蟲同時存在時,對藍氏賈弟鞭毛蟲起抑制作用;而短膜殼絛蟲寄生時有利於藍氏賈弟鞭毛蟲的生存。
- 幼蟲移行症(larva migrans):幼蟲移行症是指有些寄生幼蟲侵入非正常宿主(人或動物)後,不能發育為成蟲,這些幼蟲在體內長期移行造成局部或全身性的病變。根據幼蟲侵犯部位不同,可分為內臟幼蟲移行症(visceral larva migrans)和皮膚幼蟲移行症(cutaneous larva migrans)。
- 內臟幼蟲移行症是以內臟器官損害為主。如犬弓首線蟲是犬腸道內常見的寄生蟲。犬吞食了該蟲的感染性蟲卵,幼蟲在小腸內孵出,經過血循環後,回到小腸內發育為成蟲。但是,如人或鼠誤食了犬弓首線蟲的感染性蟲卵,幼蟲在腸道內孵出,進入血循環,由於人或鼠不是它的適宜宿主,幼蟲不能回到小腸發育為成蟲,而在體內移行,侵犯各部組織,造成嚴重損害。
- 皮膚幼蟲移行症是以皮膚損害為主,如巴西鈎口線蟲和犬鈎蟲引起的匐行疹,禽類的血吸蟲引起的人尾蚴性皮炎和斯氏狸殖吸蟲童蟲引起的遊走性皮下結節和包塊。
- 異位寄生(ectopic parasitism)指某些寄生蟲在常見寄生部位以外的組織或器官內寄生,引起的異位損害,出現不同的症狀和體徵。如血吸蟲蟲卵主要沉積在肝、腸,但也可出現在肺、腦、皮膚等部位。又如衛氏並殖吸蟲正常寄生在肺,但也可寄生腦等部位。
- 寄生蟲病流行的基本環節:傳染源、傳播途徑和易感人群。
寄生蟲病的臨床表現
[編輯]最常見的症狀和體徵包括發熱、腹瀉、貧血、過敏反應和肝脾腫大。值得一提的是,外周血及局部組織內嗜酸性粒細胞增多是蠕蟲感染常見的血象特徵。
寄生蟲病的流行與防治
[編輯]流行的基本環節
[編輯]- 傳染源:感染了寄生蟲的人和動物。包括病人、傳染源和保蟲宿主。
- 傳播途徑:經水、經食物、經土壤、經空氣、經節肢動物、經人體直接傳播
- 易感者:對寄生蟲感染缺乏免疫力的人。
影響寄生蟲病流行的因素
[編輯]- 自然因素:包括氣候因素如溫度、濕度、雨量、光照等,以及地理環境因素。
- 生物因素:有些寄生蟲需要特定中間或節肢動物的存在,這些中間宿主或節肢動物的存在與否,決定了這些寄生蟲病的流行狀況。
- 社會因素:包括政治、經濟和文化因素。落後的經濟文化,不良衛生習慣和衛生環境是引起寄生蟲病流行的主要原因
寄生蟲病的流行特點
[編輯]- 地方性:某種疾病在某一地區經常發生而無需自外地輸入,這種情況稱地方性(endemicity)。
- 季節性:由於溫度、濕度、光照等氣候條件會對寄生蟲本身、或其中間宿主和媒介節肢動物種群數量的消長有明顯的影響,因此寄生蟲病的流行往往呈現出季節性。
- 自然疫源性:在人跡罕至的原始森林或荒漠地區,一些人獸共患寄生蟲病可在脊椎動物之間相互傳播,當人進入該地區後,這些寄生蟲病則可以從脊椎動物傳播給人,這種地區稱為自然疫源地。
寄生蟲病的防治原則
[編輯]- 控制傳染源
- 切斷傳播途徑
- 保護易感人群
學習上的一點建議
[編輯]重點掌握生活史兩階段六環節,注重總結歸納、重視實驗課(如果你有的話)。
生活史的兩個階段:人體內階段和人體外階段。
六個環節:1-感染階段;2-感染方式;3-體內的移行;4-寄生的部位;5-離開人體的方式;6-在外界的發育。這六個環節構成了生活史,可以把生活史分為六個環節來記憶。
